ศูนย์จีโนมฯ รพ.รามาธิบดี เผยผู้ติดเชื้อ "ฝีดาษลิง" มีแนวโน้มแพร่ได้น้อยกว่าผู้ติดเชื้อ "โควิด-19" พร้อมเร่งพัฒนาชุดตรวจโรคฝีดาษลิง รู้ผลใน 24 ชม.
วันที่ 23 พฤษภาคม 2565 แฟนเพจ Center for Medical Genomics ของ ศูนย์จีโนมทางการแพทย์ คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี โพสต์ข้อความว่า การถอดรหัสพันธุกรรมทั้งจีโนมของไวรัสก่อโรคฝีดาษลิง (MONKEYPOX) ช่วยในการตรวจวินิจฉัยทางห้องปฏิบัติการ และช่วยตอบคำถามว่าทำไมจึงมีการระบาดของโรคฝีดาษลิงพร้อมกันกว่า 100 รายในหลายประเทศนอกทวีปแอฟริกา (ซึ่งถือเป็นโรคประจำถิ่น) ทั้งในยุโรป สหรัฐอเมริกา และ ออสเตรเลีย
การตรวจวินิจฉัยไวรัสก่อโรคฝีดาษลิงทางห้องปฏิบัติการด้วยการถอดรหัสพันธุกรรมทั้งจีโนม ทางศูนย์จีโนมทางการแพทย์ฯพร้อมร่วมสนับสนุนหน่วยงานภาครัฐ โดยสามารถรับสิ่งส่งตรวจที่ผ่านการสกัดสารพันธุกรรม (nucleic acid purification) เป็นที่เรียบร้อยมาร่วมด้วยช่วยกันถอดรหัสพันธุกรรม
ทั้งนี้เพื่อลดต้นทุนในการตรวจคัดกรองตัวอย่างส่งตรวจจำนวนมากหากมีการระบาดใหญ่ของไวรัสก่อโรคฝีดาษลิงเกิดขึ้นในอนาคต ทางศูนย์จีโนมทางการแพทย์ฯ กำลังพัฒนาการตรวจสอบ 40 ตำแหน่งบนจีโนมของไวรัสก่อโรคฝีดาษลิง (เพื่อป้องกันผลบวกและผลลบปลอม) ใช้เวลาในการพัฒนาประมาณ 2 สัปดาห์ จากนี้
ในช่วง 3 วัน ที่ผ่านมา มีรายงานจาก WHO พบผู้ติดเชื้อที่ยืนยันจากผลแล็บในห้องปฏิบัติการ และผู้ต้องสงสัยติดเชื้อมากกว่า 100 ราย จาก 12 ประเทศคือ สเปน, โปรตุเกส, สหรัฐฯ, แคนาดา, สวีเดน, อิตาลี, เบลเยียม, ฝรั่งเศส, เยอรมนี, เนเธอร์แลนด์, ออสเตรเลีย, และ อิสราเอล
ยังไม่คำตอบที่ชัดเจนว่าทำไมมีการระบาดของโรคฝีดาษลิงในหลายประเทศทั่วโลกพร้อมกันในขณะนี้ พบเพียงว่าจากการถอดรหัสพันธุกรรมทั้งจีโนมของไวรัสก่อโรคฝีดาษลิงที่พบในโปรตุเกสและเบลเยียมในเดือนพฤษภาคม 2565 ปรากฏว่าเป็นสายพันธุ์จากแอฟริกาตะวันตกและมีความเกี่ยวข้องอย่างใกล้ชิดกับไวรัสฝีดาษลิงที่เคยแพร่ระบาดจากประเทศไนจีเรียมายังหลายประเทศในยุโรประหว่างปี 2561 และ 2562 อันได้แก่ สหราชอาณาจักร อิสราเอล และสิงคโปร์
...
ขณะนี้มีวัคซีนและยาต้านไวรัสที่คาดว่าใช้ป้องกันและรักษาโรคฝีดาษลิงได้ แต่อาจต้องประเมินผลอีกครั้งจากการใช้จริงในปัจจุบัน
โรคฝีดาษลิง หรือโรคไข้ทรพิษลิง (Monkeypox) เกิดจากไวรัสที่มีจีโนมเป็นดีเอ็นเอ สายคู่ เป็นไวรัสที่มีขนาดใหญ่เกือบเท่ากับแบคทีเรีย (ขนาด 281 ± 18 nm × 220 ± 17 nm) มีวิวัฒนาการก้าวล้ำกว่าไวรัสประเภทอื่น จนสามารถเพิ่มจำนวนได้ในไซโตพลาสซึมของเซลล์เหมือนแบคทีเรียไม่ใช่ในนิวเคลียสเหมือนไวรัสทั่วไป มีอัตราการกลายพันธุ์ต่ำกว่าไวรัสโคโรนา 2019 มาก เนื่องจากมีเอนไซม์ของไวรัสเองที่สร้างขึ้นมาคอยแก้ไขตำแหน่งกลายพันธุ์บนจีโนม (proof-reading enzyme) ไม่ได้ก่อโรคติดเชื้อรุนแรงเมื่อเทียบกับไวรัสไข้ทรพิษ (Smallpox) ซึ่งมีอัตราการเสียชีวิตสูงถึง 30 เปอร์เซ็นต์
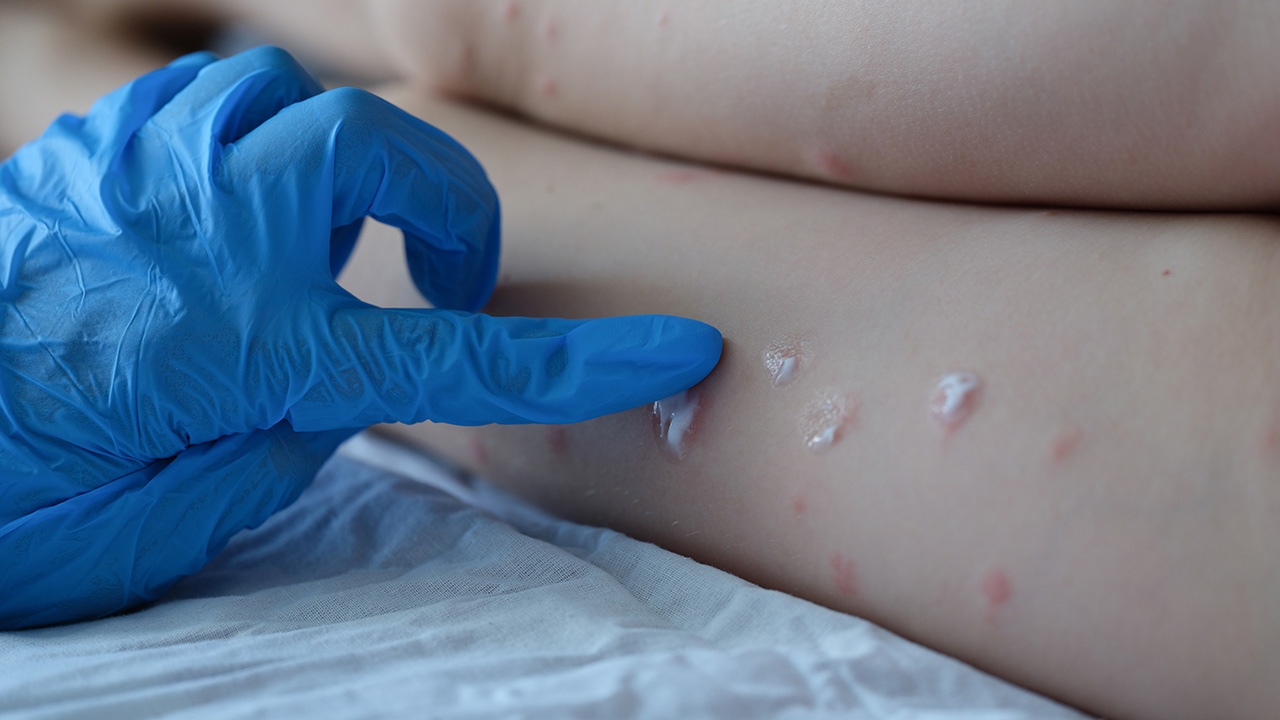
อาการของผู้ติดชื้อโรคฝีดาษลิง
ผู้ติดชื้อโรคฝีดาษลิงจะมีอาการไข้และออกผื่นเป็นตุ่มน้ำพองและมีหนอง และต่อมามีการตกสะเก็ด เกิดเป็นแผลเป็น มีสองสายพันธุ์หลัก: สายพันธุ์คองโกซึ่งรุนแรงกว่า - โดยมีผู้เสียชีวิตมากถึง 10 เปอร์เซ็นต์ - และสายพันธุ์แอฟริกาตะวันตกซึ่งมีอัตราการเสียชีวิต 1 เปอร์เซ็นต์
ส่วนใหญ่หายเองได้ สายพันธุ์ที่มีรายงานการระบาดในยุโรป อเมริกา และออสเตรเลีย ในขณะนี้นั้นจากการถอดรหัสพันธุกรรมพบว่าเป็นสายพันธุ์แอฟริกาตะวันตกซึ่งไม่รุนแรง (mild) ส่วนใหญ่เป็นการติดต่อจากสัตว์ฟันแทะหรือลิงป่าจากแอฟริกาสู่คนด้วยการถูกสัตว์กัดหรือข่วน แตะต้องสัตว์ป่วย หรือกินเนื้อสัตว์ป่าที่ไม่สุก
โรคฝีดาษลิงติดต่อระหว่างคนสู่คน แพร่น้อยกว่าโควิด-19
ในกรณีการติดต่อระหว่างคนสู่คน การติดต่อของโรคฝีดาษลิงแตกต่างจากไวรัสโคโรนา 2019 ซึ่งแพร่ติดต่อผ่านละอองน้ำลายเล็กๆ ที่ลอยอยู่ในอากาศที่เรียกว่าละอองลอย (aerosols) ส่วนไวรัสก่อโรคฝีดาษลิงจะแพร่กระจายจากการสัมผัสใกล้ชิดกับของเหลวในร่างกาย เช่น น้ำลายจากการไอ หรือน้ำหรือหนองจะตุ่มแผลที่ปนเปื้อนตามที่นอนและของใช้
นั่นหมายความว่าคนที่เป็นโรคฝีดาษลิงมีแนวโน้มที่จะแพร่เชื้อได้น้อยกว่าคนที่เป็นโรคโควิด-19 มาก ไวรัสทั้งสองชนิดในระยะแรกจะมีอาการคล้ายไข้หวัดใหญ่ หรือหัด แต่ไวรัสก่อโรคฝีดาษลิงจะกระตุ้นให้ต่อมน้ำเหลืองโต ซึ่งเป็นลักษณะเด่นแยกจากโรค หัด สุกใส งูสวัด ฝีดาษคน และในที่สุดเกิดเป็นตุ่มแผลที่เต็มไปด้วยของเหลวมีลักษณะเฉพาะที่ใบหน้า มือ และเท้า คนส่วนใหญ่หายจากโรคฝีดาษลิงภายในไม่กี่สัปดาห์โดยไม่ต้องรักษา แต่อาจมีแผลเป็นเกิดขึ้นตามตัวและใบหน้า
จีโนมของไวรัสก่อโรคฝีดาษลิงประกอบด้วยลำดับเบส (A,T,G, หรือ C) เรียงสลับกันไปมาประมาณ 196,858 ตำแหน่งหรือตัวอักษร การวิเคราะห์สายวิวัฒนาการ (phylogenetic tree) จากรหัสพันธุกรรมทั้งจีโนมบ่งชี้ว่าไวรัสก่อโรคฝีดาษลิงที่ระบาดในปี 2565 ในประเทศโปรตุเกสและเบลเยียมเป็นสายพันธุ์จากแอฟริกาตะวันตกและมีความเกี่ยวข้องอย่างใกล้ชิดที่สุดกับไวรัสฝีดาษลิงที่แพร่จากประเทศไนจีเรียไปยังหลายประเทศในยุโรประหว่างปี 2561 และ 2562 อันได้แก่ สหราชอาณาจักร อิสราเอล และสิงคโปร์ (ภาพ 2)
หากสงสัยว่ามีการระบาดของโรคฝีดาษลิงในคนเกิดขึ้นในประเทศเป็นจำนวนมาก หน่วยงานที่เกี่ยวข้องสามารถทำการ “สวอป” น้ำลาย ส่วนน้ำหรือหนองจากตุ่มแผล ทำการสกัดสารพันธุกรรม (nucleic acid purification) ส่งมายังศูนย์จีโนมทางการแพทย์ฯ เพื่อให้ร่วมด้วยช่วยกันถอดรหัสพันธุกรรม
ในระยะแรกที่ยังไม่มีชุดตรวจ PCR แพร่หลาย ทางศูนย์จีโนมทางการแพทย์สามารถร่วมถอดรหัสพันธุกรรมด้วยเทคโนโลยี long-read nanopore sequencing ในลักษณะของ “shortgun metagenomic sequencing” กล่าวคือไม่จำเป็นต้องทราบว่าในสิ่งส่งตรวจมีจุลชีพหรือไวรัสประเภทใดได้สำเร็จภายในเวลา 48 ชั่วโมง หากใช้ "ชิพ (flow cell) ขนาดเล็ก" ในการถอดรหัสพันธุกรรม จะสามารถถอดรหัสพันธุกรรมได้ประมาณ 20 ตัวอย่างต่อชิพ (ภาพ 3) แต่หากใช้ชิพใหญ่ในการถอดรหัสพันธุกรรมไวรัสโรคฝีดาษลิงทั้งจีโนม จะสามารตรวจสอบหรือถอดรหัสพันธุกรรมได้มากกว่า 4,000 ตัวอย่างต่อชิพ (ภาพ 4) ผลลัพธ์ที่ได้คือจะทราบว่ามีจุลชีพหรือไวรัสประเภทใดบ้างและจำนวนเท่าไรในตัวอย่างส่งตรวจนั้นๆ
ล่าสุดมีการถอดรหัสพันธุกรรมทั้งจีโนมของไวรัสก่อโรคฝีดาษลิงในโปรตุเกสและเบลเยียมได้สำเร็จ ซึ่งทางศูนย์จีโนมทางการแพทย์ฯ ได้ใช้รหัสพันธุกรรมดังกล่าวเป็นพิมพ์เขียวในการสร้างชุดตรวจจีโนมไวรัสก่อโรคฝีดาษลิง 40 ตำแหน่งพร้อมกันเพื่อป้องกันการเกิดผลบวก หรือผลลบปลอม (ต่างจาก PCR ซึ่งตรวจจีโนมได้ 1-2 ตำแหน่ง) ใช้เวลาในการตรวจประมาณ 24 ชั่วโมงด้วยเทคโนโลยี “Massarray genotyping” สามารถตรวจได้ 100 ตัวอย่างต่อวัน (ภาพ 5) ด้วยต้นทุนการตรวจต่ำกว่าการถอดรหัสพันธุกรรมทั้งจีโนม
โดยมีค่าใช้จ่ายและระยะเวลาที่ใช้ตรวจไม่ต่างจากการตรวจ PCR ที่ใช้ตรวจคัดกรองเชื้อไวรัสโคโรนา 2019 ศูนย์จีโนมทางการแพทย์ฯ คาดว่าจะสามารถพัฒนาชุดตรวจด้วยเทคโนโลยี Massarray genotyping ได้แล้วเสร็จในอีกประมาณ 2 สัปดาห์ จากนี้
หวังว่าจะไม่มีการระบาดของไข้ฝีดาษลิงหรือไข้ทรพิษลิงเกิดขึ้นในประเทศไทย.