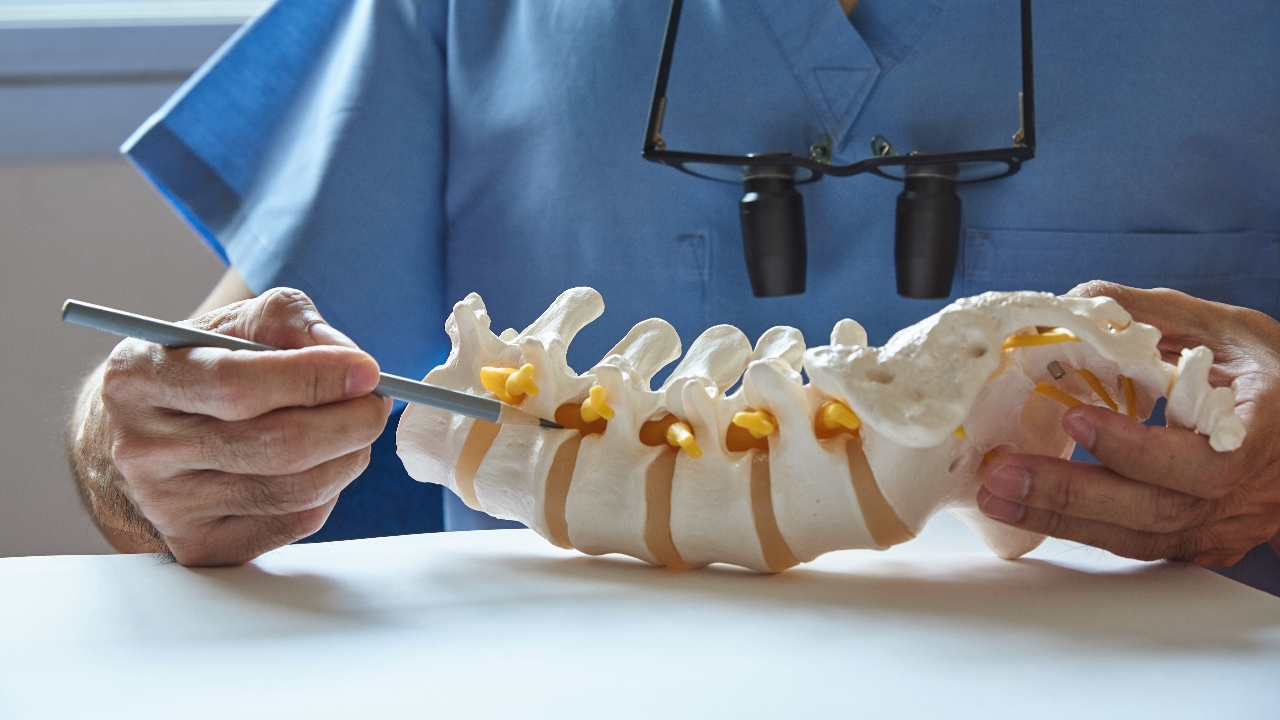
- กระดูกสันหลังเคลื่อนทับเส้นประสาทพบประมาณ 6% ในประชากรทั่วไป โดยพบในเพศหญิงมากกว่าเพศชาย มักเกิดในวัยกลางคนที่มีอายุมากกว่า 50 ปีขึ้นไป
- ภาวะกระดูกสันหลังเคลื่อนทับเส้นประสาทมักเจ็บปวดในท่ายืน เดิน หรือหมุนลำตัว ปวดร้าวบริเวณแผ่นหลัง สะโพก ร้าวไปที่ต้นขาจนถึงขา โดยอาการปวดหลังร้าวลงขา ปวดสะโพกร้าวลงขา เป็นข้างเดียวหรือสองข้างก็ได้ อาการจะดีขึ้นเมื่อนั่งพัก
- การรักษาโรคกระดูกสันหลังเคลื่อนด้วยการผ่าตัด จะใช้เมื่อผู้ป่วยมีกระดูกสันหลังเคลื่อนมากหรือมีแนวโน้มจะเคลื่อนมากขึ้น ผู้ป่วยมีอาการปวดหลังมาก โดยไม่ตอบสนองต่อการรักษาโดยวิธีอื่น
ภาวะกระดูกสันหลังเคลื่อน หรือ Lumbar spondylolisthesis มาจากภาษากรีก spondylo แปลว่า กระดูกสันหลัง และคำว่า olisthesis แปลว่า เคลื่อน ซึ่งเป็นภาวะที่กระดูกสันหลังระดับบนเคลื่อนตัวไปข้างหน้าทับเส้นประสาท ส่งผลต่อการใช้ชีวิตประจำวัน เช่น การเดินระยะทางไกลไม่ได้เท่าเดิม มีการเซ หรือล้มได้ง่าย ภาวะกระดูกสันหลังเคลื่อนทับเส้นประสาทพบประมาณ 6% ในประชากรทั่วไป โดยพบในเพศหญิงมากกว่าเพศชาย มักเกิดในวัยกลางคนที่มีอายุมากกว่า 50 ปีขึ้นไป อย่างไรก็ตามยังพบอุบัติการณ์ในเด็กอายุต่ำกว่า 6 ปี 2.6% โดยมีความสัมพันธ์ทางพันธุกรรมและครอบครัว 26%
สาเหตุของโรคกระดูกสันหลังเคลื่อนทับเส้นประสาท
สาเหตุของอาการปวดหลังในผู้ป่วยกระดูกสันหลังเคลื่อนทับเส้นประสาท มักเกิดจากความไม่มั่นคง (Instability) ของแนวกระดูกสันหลัง โดยเริ่มจากหมอนรองกระดูกสันหลังและข้อต่อกระดูกสันหลังเสื่อม ทำให้กระดูกสันหลังเกิดการเคลื่อนตัวออกจากกัน ส่งผลให้โพรงเส้นประสาทตีบแคบ จนไปกดทับเส้นประสาท
...
ปัจจัยเสี่ยงของโรคกระดูกสันหลังเคลื่อนทับเส้นประสาท
- อายุ เมื่ออายุมากกว่า 50 ปี มีโอกาสเกิดเพิ่มขึ้น
- เพศ เพศหญิงมีโอกาสที่จะมีภาวะกระดูกสันหลังเคลื่อนได้มากกว่าเพศชาย
- กิจกรรมในชีวิตประจำวัน ที่ได้รับการแรงกดทับต่อกระดูกสันหลัง เช่น นักกีฬาจักรยานเสือหมอบ หรือการขับรถติดต่อกันเป็นระยะทางไกลและยาวนาน
โรคกระดูกสันหลังเคลื่อนทับเส้นประสาทมีกี่ประเภท
โรคกระดูกสันหลังเคลื่อนสามารถแบ่งออกเป็น 6 ประเภท คือ
- ประเภทที่ 1 Dysplastic เป็นภาวะกระดูกสันหลังเคลื่อน ที่เกิดขึ้นแต่กำเนิด สาเหตุจากพันธุกรรม พบประมาณ 20% ของผู้ป่วยโรคกระดูกสันหลังเคลื่อนทับเส้นประสาท และพบมากในเพศหญิง
- ประเภทที่ 2 Isthmic เป็นภาวะบกพร่องของกระดูกสันหลังส่วน pars interarticularis ซึ่งเป็นส่วนเชื่อมต่อระหว่างตัวปล้องกระดูกสันหลัง กับส่วนหางของกระดูกสันหลัง ทำให้เกิดการเคลื่อนไปด้านหน้า พบมากถึง 50% ของผู้ป่วยโรคกระดูกสันหลังเคลื่อนทับเส้นประสาท
- ประเภทที่ 3 Degenerative พบประมาณ 25% เป็นภาวะกระดูกสันหลังเคลื่อนจากความเสื่อม เนื่องจากความไม่มั่นคงของกระดูกส่วนต่างๆ และความเปลี่ยนแปลงของข้อต่อ มักพบในผู้ที่อายุมากกว่า 40 ปี ขึ้นไป
- ประเภทที่ 4 Traumatic เป็นภาวะกระดูกสันหลังเคลื่อนจากการบาดเจ็บ เกิดการแตกหักบริเวณขอเกี่ยวกระดูกที่ไม่ใช่พาร์ ซึ่งเป็นตัวเชื่อมระหว่างข้อต่อและกระดูกสันหลัง (pedicle, laminas หรือ facets)
- ประเภทที่ 5 Pathological เป็นภาวะกระดูกสันหลังเคลื่อนจากโรคบางชนิด เช่น การลุกลามของมะเร็งหรือเนื้องอก โรคกระดูกพรุน
- ประเภทที่ 6 Post-surgical เป็นภาวะกระดูกสันหลังเคลื่อนภายหลังจากการผ่าตัด ซึ่งเกิดการบีบอัดด้านหลังมากเกินไป

อาการของโรคกระดูกสันหลังเคลื่อนทับเส้นประสาท
ในเด็ก
มักไม่มีอาการ เป็นการค้นพบโดยไม่ได้ตั้งใจในการเอกซเรย์ หรือมีกิจกรรมที่เกี่ยวข้องกับอาการปวดหลังส่วนล่าง อาการที่พบ ดังนี้
- ความตึงของเอ็นร้อยหวาย (พบบ่อยที่สุด) และการหดตัวของข้อเข่า
- อาการปวดที่เกิดจากการกดทับหรือระคายเคืองของรากประสาท (L5 root lesion)
- อาการปวดหลังอย่างรุนแรง และหายปวดเมื่อได้พักผ่อน
ในผู้ใหญ่
อาการแสดงที่พบบ่อยที่สุด ได้แก่
- มักหายปวดด้วยการพักผ่อนและการนั่ง
- อาการคลื่นไส้อาเจียนและปวดขา
อาการที่พบบ่อยเป็นอันดับสอง
- อาการปวดสะโพกและขาเมื่อยืนหรือเดิน
- หายปวดด้วยการนั่ง อาการคล้ายภาวะหลอดเลือดอุดตันที่ขา ซึ่งอาจเกิดร่วมกันได้
การวินิจฉัยโรคกระดูกสันหลังเคลื่อนทับเส้นประสาท
- ตรวจร่างกาย ซักประวัติ สอบถามลักษณะการปวด ซึ่งมีความแตกต่างจากภาวะหมอนรองกระดูกทับเส้นประสาท โดยภาวะกระดูกสันหลังเคลื่อนทับเส้นประสาทมักเจ็บปวดในท่ายืน เดิน หรือหมุนลำตัว ปวดบริเวณแผ่นหลัง สะโพก ร้าวไปที่ต้นขาจนถึงขา เป็นข้างเดียวหรือสองข้างก็ได้ อาการจะดีขึ้นเมื่อนั่งพัก
- ตรวจดูลักษณะภายนอกของกระดูกสันหลัง
- เอกซเรย์ทั้งในท่านิ่ง (static view) และแบบเคลื่อนไหว (dynamic view)
- MRI ช่วยในการวิเคราะห์ลงรายละเอียด ว่ากระดูกส่วนใดเคลื่อนลงมากดทับเส้นประสาท
- CT scan ตรวจความหนาแน่นมวลกระดูกร่วมด้วย
- ตรวจการนำไฟฟ้าของเส้นประสาท (nerve study) โดยปล่อยกระแสไฟฟ้าในขนาดที่ปลอดภัย กระตุ้นตามแนวทางเดินของเส้นประสาท ที่สงสัยว่ามีความผิดปกติ
...
ระดับความรุนแรงของโรคกระดูกสันหลังเคลื่อนทับเส้นประสาท
แพทย์สามารถระบุความรุนแรงของภาวะกระดูกสันหลังเคลื่อนได้จากผลการเอกซเรย์ โดยใช้เกณฑ์การแบ่งความรุนแรงของ Meryerding classification ซึ่งแบ่งออกเป็น 5 ระดับ ดังนี้
- ระดับที่ 1 มีการเคลื่อนของกระดูกน้อยกว่า 25%
- ระดับที่ 2 มีการเคลื่อนของกระดูกสันหลัง 25-50%
- ระดับที่ 3 มีการเคลื่อนของกระดูกสันหลัง 50-75%
- ระดับที่ 4 มีการเคลื่อนของกระดูกสันหลัง 75-100%
- ระดับที่ 5 มีการเคลื่อนของกระดูกสันหลังทั้งหมด หรือภาวะกระดูกพรุน
การรักษาโรคกระดูกสันหลังเคลื่อนทับเส้นประสาท
รักษาโดยวิธีไม่ผ่าตัด การรักษาโรคกระดูกสันหลังเคลื่อนทับเส้นประสาทส่วนใหญ่เริ่มด้วยการไม่ผ่าตัดก่อน โดยมีวิธีการรักษา ดังนี้
- พักกิจกรรมหรือกีฬาที่ต้องใช้หลัง
- รับประทานยาแก้ปวด ตามแพทย์สั่ง
- ทำกายภาพบำบัด เน้นความยืดหยุ่นและความแข็งแรงของกล้ามเนื้อหลัง หน้าท้อง สะโพก และต้นขาด้านหลัง
- การฉีดสเตียรอยด์ เข้าไปยังบริเวณเส้นประสาทไขสันหลังที่ถูกกดทับ เพื่อลดอาการอักเสบของเส้นประสาท
- ใส่อุปกรณ์พยุงหลัง (Lumbar Support) เพื่อลดการเคลื่อนไหวของกระดูกสันหลังส่วนเอว ประมาณ 2-16 สัปดาห์
รักษาโดยการผ่าตัด กรณีผู้ป่วยได้รับการรักษาด้วยวิธีต่างๆ แล้ว ร่างกายยังไม่ตอบสนองต่อการรักษา แพทย์อาจพิจารณาการผ่าตัด โดยการรักษาโรคกระดูกสันหลังเคลื่อนด้วยการผ่าตัด มีข้อบ่งชี้ ดังนี้
...
- ผู้ป่วยมีกระดูกสันหลังเคลื่อนมากหรือมีแนวโน้มจะเคลื่อนมากขึ้น
- มีอาการปวดหลังมาก โดยไม่ตอบสนองต่อการรักษาโดยวิธีอื่น
- มีอาการเส้นประสาทโดนกดทับอย่างรุนแรง
- กระดูกสันหลังเคลื่อนทับเส้นประสาท
การผ่าตัดรักษาภาวะกระดูกสันหลังเคลื่อนทับเส้นประสาท
การผ่าตัดเพื่อรักษาภาวะกระดูกสันหลังเคลื่อนทับเส้นประสาท สามารถทำได้ ดังนี้
การผ่าตัดแบบเปิดกว้าง (Open Laminectomy) โดยผ่าตัดเปิดแผลกลางหลัง ทำการเลาะกล้ามเนื้อบริเวณรอบกระดูกสันหลัง เพื่อตัดกระดูกสันหลังส่วน Lamina และเปิดโพรงเส้นประสาทให้โล่ง ซึ่งสามารถขยายโพรงเส้นประสาทได้กว้าง แต่อาจทำให้เกิดการบาดเจ็บต่อกล้ามเนื้อบริเวณโดยรอบ เสียเลือดมาก รวมถึงมีโอกาสทำให้โครงสร้างกระดูกสันหลังเสียความมั่นคง
การผ่าตัดกระดูกสันหลังผ่านกล้องแบบแผลเล็ก (minimally invasive spine surgery) เป็นการผ่าตัดแผลเล็กด้วยเทคนิคและอุปกรณ์เสริมพิเศษที่ทำให้เกิดการบาดเจ็บต่อกล้ามเนื้อที่แผ่นหลังน้อยที่สุด ทำให้ผู้ป่วยฟื้นตัวเร็วกว่าวิธีการผ่าตัดแบบเดิมและกลับบ้านได้เร็วขึ้น โดยการผ่าตัดกระดูกสันหลังผ่านกล้องแบบแผลเล็ก (MIS) ทำได้ด้วยเทคนิค ดังนี้
...
- การผ่าตัดโดยใช้กล้องจุลทรรศน์ (Microscopic Decompression) การผ่าตัดโดยใช้กล้องจุลทรรศน์ เพื่อขยายโพรงเส้นประสาท ผู้ป่วยเสียเลือดน้อย บาดแผลเล็ก และฟื้นตัวไว
- การผ่าตัดผ่านกล้องเอนโดสโคป (Endoscopic Decompression) แพทย์สามารถมองเห็นความผิดปกติได้อย่างชัดเจนและแม่นยำกว่าการผ่าตัดด้วยกล้องจุลทรรศน์ ซึ่งกล้องเอนโดสโคป มีลักษณะเป็นท่อขนาดเล็กขนาด 7.9-10.5 มิลลิเมตร ใช้แสงและมีระบบน้ำหล่อเลี้ยงตลอดเวลา ปลายกล้องมีเลนส์กำลังขยายสูง ทำให้มองเห็นภายในกระดูกสันหลังอย่างชัดเจน เพื่อเอากระดูกที่กดทับเส้นประสาทออก เป็นการผ่าตัดที่ทำให้เกิดการบาดเจ็บต่อเนื้อเยื่อรอบๆ น้อยกว่าวิธีอื่น ดังนั้นอาการเจ็บปวดหลังจากการผ่าตัดจะน้อยมาก ปริมาณการใช้ยาแก้ปวดหลังผ่าตัดน้อยกว่า แผลผ่าตัดหายเร็วกว่า ฟื้นตัวเร็ว และสามารถกลับไปทำกิจวัตรประจำวันได้เร็วขึ้น
- การผ่าตัดกระดูกสันหลังส่วนเอวผ่านทางด้านหลัง (Posterior Lumbar Decompression Alone) เพื่อทำการลดการกดทับเส้นประสาทที่เกิดจากการแคบของช่องกระดูกสันหลัง (spinal stenosis) หรือจากหมอนรองกระดูกเคลื่อน (herniated disc) เพื่อบรรเทาอาการปวด ชา และอ่อนแรงที่เกิดจากการกดทับเส้นประสาทในกระดูกสันหลัง และช่วยให้เส้นประสาททำงานได้ดีขึ้น หลังจากการลดแรงกดทับ ข้อดีของการผ่าตัดวิธีนี้คือ สามารถลดอาการปวดหลังและ ปวดหลังร้าวลงขา ได้อย่างมีประสิทธิภาพ ไม่มีการเชื่อมกระดูก ทำให้ฟื้นตัวได้เร็วกว่า เป็นวิธีที่นิยมในการรักษาอาการที่เกิดจากการกดทับเส้นประสาทในกระดูกสันหลังส่วนเอว
การเตรียมตัวก่อนผ่าตัด
ผู้ป่วยควรเตรียมตัวก่อนเข้ารับการผ่าตัด ดังนี้
- ตรวจความสมบูรณ์ของร่างกายตามที่แพทย์กำหนด เพื่อเตรียมร่างกายให้พร้อมก่อนเข้ารับการผ่าตัด
- สำหรับผู้ป่วยที่มีโรคประจำตัวและรับประทานยาประจำ โดยเฉพาะยาที่มีผลต่อ
- การแข็งตัวของเลือด เช่น ยาละลายลิ่มเลือด จำเป็นต้องงดยาก่อนผ่าตัด 5-7 วัน
- ปรึกษาแพทย์ เกี่ยวกับยา วิตามิน และสมุนไพรที่รับประทานเป็นประจำ
- นอนหลับพักผ่อนอย่างเพียงพอ
- งดสูบบุหรี่
ข้อควรปฏิบัติหลังผ่าตัด
หลังจากการผ่าตัดกระดูกสันหลังเคลื่อนทับเส้นประสาทควรปฏิบัติตัว ดังนี้
- แผลจะถูกน้ำได้เมื่อแผลหายสนิทดี อาจใช้เวลาประมาณ 10-14 วัน การหายของแผลขึ้นกับขนาด ความลึก ตําแหน่ง ตลอดจนการไหลเวียนเลือดบริเวณแผล นอกจากนี้ความแข็งแรงของผู้ป่วย อายุ และภาวะทางโภชนาการโรคประจำตัวบางอย่างจะมีผลให้แผลหายช้า เช่น โรคเบาหวาน
- งดการยกของหนัก หรือกิจกรรมต่างๆ ภายใน 1 เดือนหลังการผ่าตัด เช่น ก้ม งอ แอ่นหลัง
- สามารถขับรถได้ปกติหลังการผ่าตัด 2 สัปดาห์ขึ้นไป แต่ไม่ควรขับในระยะไกลและเป็นเวลายาวนาน
- สามารถขยับร่างกายอย่างช้าๆ ด้วยการเดิน 10-15 นาที รวมถึงการนั่ง ไม่ควรนั่งเกิน 20 นาที เพราะอาจกระทบกระเทือนกับกระดูกสันหลังได้
- พบแพทย์ตามนัดและปฏิบัติตัวตามแพทย์แนะนำอย่างเคร่งครัด
หลังผ่าตัด หากแผลมีอาการปวดไม่ลดลงตามเวลาที่ผ่านไป บวม แดง ร้อน มีไข้ หรืออาจมีสารคัดหลั่งออกมาจากแผล ปวดหลังมากผิดปกติ ควรรีบกลับมาพบแพทย์
ผลข้างเคียงที่อาจเกิดขึ้นหลังการผ่าตัดกระดูกสันหลังเคลื่อนทับเส้นประสาท
ผู้ป่วยส่วนใหญ่มักมีคำถามและความวิตกกังวลถึงผลข้างเคียงหลังการผ่าตัด เช่น เสียวร้าวลงขา กลัวเดินไม่ได้ หรืออาการปวดหลังไม่หาย โดยปกติแล้วความเสี่ยงจากการบาดเจ็บของเส้นประสาทมีน้อยมาก เนื่องจากเทคนิคการผ่าตัดมีการพัฒนาขึ้นทำให้มีผลข้างเคียงน้อยมากหรือแทบไม่มีเลย
อย่างไรก็ตามทุกการรักษาอาจมีความเสี่ยงและภาวะแทรกซ้อนจากการรักษา ดังนี้
- ภาวะเสียเลือด ติดเชื้อที่แผลผ่าตัด
- ผลข้างเคียงจากยาที่ใช้ในระหว่างการรักษา เช่น การแพ้ยา
การเกิดลิ่มเลือด อาจเกิดการอุดตันของหลอดเลือดที่ขา ซึ่งสามารถนำไปสู่ - ภาวะหลอดเลือดดำอุดตัน (deep vein thrombosis)
- อาการชา หรือเสียว อาจมีอาการชาหรือเสียวบริเวณที่เส้นประสาทถูกกดทับก่อนการผ่าตัด
- การอ่อนแรง อาจมีการอ่อนแรงในกล้ามเนื้อที่เส้นประสาทควบคุม อาจเกิดขึ้นชั่วคราวหรือถาวร
- ความไม่สมดุลหรือความไม่มั่นคงของกระดูกสันหลัง อาจทำให้กระดูกสันหลังไม่มั่นคงหรือไม่สมดุลหลังจากการผ่าตัด
- อาจมีโอกาสที่อาการปวดหรือปัญหากลับมาอีกครั้ง
เพื่อป้องกันไม่ให้เกิดผลข้างเคียงจากการผ่าตัด ก่อนการผ่าตัด แพทย์จะต้องประเมินผู้ป่วยอย่างละเอียด ตรวจสอบประวัติการแพทย์และตรวจร่างกายอย่างละเอียด รวมถึงการใช้ภาพวินิจฉัย เช่น MRI หรือ CT scan เพื่อประเมินสภาพของกระดูกสันหลังและเส้นประสาท รวมถึงการเลือกวิธีการผ่าตัดที่เหมาะสมกับผู้ป่วยมากที่สุด การใช้เทคนิคการผ่าตัดที่ทันสมัยร่วมกับเทคโนโลยีทางการแพทย์เพื่อเพิ่มความแม่นยำในการผ่าตัดและลดความเสี่ยงของการบาดเจ็บต่อเส้นประสาทและเนื้อเยื่อสำคัญอื่นๆ มีการแนะนำเกี่ยวกับการพักฟื้น การออกกำลังกาย และกิจกรรมที่ควรหลีกเลี่ยงเพื่อป้องกันการเกิดปัญหาซ้ำ
หากมีอาการผิดปกติหลังการผ่าตัด ควรรีบปรึกษาแพทย์ทันทีเพื่อรับการดูแลและรักษาที่เหมาะสม

การฟื้นฟูร่างกายหลังการผ่าตัดกระดูกสันหลังเคลื่อนทับเส้นประสาท
การทำกายภาพบำบัดหลังการผ่าตัดกระดูกสันหลังเป็นส่วนสำคัญในการฟื้นฟูร่างกาย ช่วยลดอาการปวด เพิ่มความแข็งแรงและความยืดหยุ่นของกล้ามเนื้อ การเคลื่อนไหวและการทำงานของกระดูกสันหลังดีขึ้น ซึ่งแพทย์เวชศาสตร์ฟื้นฟูจะประเมินสภาพร่างกายของผู้ป่วย ความแข็งแรง ความยืดหยุ่น และความสามารถในการเคลื่อนไหว ก่อนการทำกายภาพบำบัดหลังผ่าตัด ซึ่งประกอบไปด้วย
- การออกกำลังกายเบาๆ เพื่อเพิ่มการไหลเวียนของเลือดและลดอาการบวม
- การเคลื่อนไหวที่ไม่ต้องใช้แรงมาก เช่น การเดินเบา ๆ และการเหยียดขา
- การออกกำลังกายเพื่อเพิ่มความแข็งแรงของกล้ามเนื้อหลังและหน้าท้อง กล้ามเนื้อแกนกลางลำตัว (core muscles)
- การยืดกล้ามเนื้อเพื่อเพิ่มความยืดหยุ่นและลดการยึดเกาะของเนื้อเยื่อ
- การฝึกการทรงตัวและการเคลื่อนไหวเพื่อปรับปรุงความสมดุลและการประสานงานของร่างกาย
สมิติเวช มีทีมแพทย์ที่มีความเชี่ยวชาญเฉพาะทาง ที่ทำงานร่วมกันเป็นทีมเพื่อดูแลผู้ป่วยที่มีภาวะกระดูกสันหลังเคลื่อนทับเส้นประสาท นอกจากแพทย์ด้านกระดูกสันหลังและข้อที่มีความเชี่ยวชาญด้านการรักษาและการผ่าตัดแล้ว ยังมีทีมแพทย์เวชศาสตร์ฟื้นฟูที่มีความเชี่ยวชาญในการดูแลผู้ป่วยหลังการผ่าตัด พร้อมด้วยเครื่องมือที่ช่วยในการฟื้นฟูที่ทันสมัยแบบ Medical Grade มีสระธาราบำบัด (Hydrotherapy) ใช้คุณสมบัติของน้ำในการรักษาและฟื้นฟูร่างกาย แรงลอยตัวของน้ำช่วยลดน้ำหนักที่ข้อต่อและกระดูก ทำให้การเคลื่อนไหวในน้ำเป็นไปได้ง่ายขึ้นและเจ็บปวดน้อยลง ช่วยเพิ่มความแข็งแรงของกล้ามเนื้อโดยใช้ความหนืดของน้ำเป็นแรงต้าน จึงมั่นใจได้ว่า หลังการผ่าตัดและรักษา ผู้ป่วยจะหายจากอาการเจ็บ หรืออาการจะทุเลาลง และมีคุณภาพชีวิตที่ดีขึ้น
ขอบคุณข้อมูลจาก : น.ต.นพ. ชัยพฤกษ์ ปั้นดี ศัลยศาสตร์โรคกระดูกสันหลัง โรงพยาบาลสมิติเวช